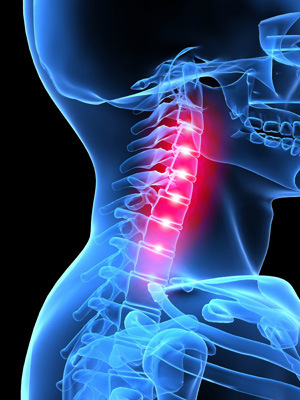
Защемление нерва в шейном отделе позвоночника
Шейная радикулопатия, которую сопровождает защемление нерва в шейном отделе, — это поражение соответствующих нервных корешков. У 60% больных патология локализуется на уровне седьмого позвонка (С7), у четверти пациентов страдает шестой позвонок (С6).
Содержание:
- Каковы причины защемления шейного нерва?
- Симптомы защемления нерва в шейном отделе
- Возможные последствия и осложнения
- Основные методы диагностики недуга
- Как лечить защемление нерва в шейном отделе?
- Лечение в домашних условиях
- Меры профилактики болезни
- Упражнения и массаж при защемлении шейного нерва
Заболевание встречается значительно реже, чем радикулопатия поясничного отдела. Ежегодно оно возникает у 85 человек на 100 тысяч населения.
Каковы причины защемления шейного нерва?
В молодом возрасте защемление нерва возникает в результате грыжи межпозвонкового диска (25% всех случаев радикулопатии) или травмы позвоночника, что сопровождается сужением отверстий для выхода корешков мозга.
У пожилых пациентов заболевание вызывают такие состояния:
- сужение межпозвонковых отверстий костными выростами – остеофитами;
- снижение высоты диска при остеохондрозе;
- дегенеративные поражения межпозвонковых суставов.
Каковы причины защемления шейного нерва?
Факторы, связанные с повышенным риском защемления нервов, включают тяжелый ручной труд, поднятие тяжестей, курение и профессиональную вредность – вибрацию.
Менее частые причины шейной радикулопатии:
- опухоль позвоночника;
- синовиальная киста межпозвонкового сустава;
- гигантоклеточный артериит сосудов, кровоснабжающих корешки;
- инфекции позвоночника и спинного мозга (остеомиелит, туберкулез и другие).
У спортсменов патология возникает в результате резких поворотов, особенно в сочетании с наклоном головы. Для пожилых людей особенно опасны в этом отношении неосторожное плавание и большой теннис.
Симптомы защемления нерва в шейном отделе
При сдавлении корешков в межпозвонковых отверстиях нарушается кровообращение в нервной ткани, ее клетки начинают испытывать недостаток кислорода и повреждаются, выбрасывая вещества, вызывающие боль и воспаление. От спинномозговых корешков отходят нервы к шее и верхним конечностям, поэтому при их ущемлении возникают изменения в соответствующих сегментах:
- острая боль в шее, усиливающаяся при движениях и «отдающая» в руки, кисти;
- боль в плечах, руках, которая может иррадиировать в нижнюю челюсть, под лопатку;
- невозможность повернуть голову;
- слабость верхних конечностей;
- нарушение кожной чувствительности (при поражении одной пары корешков обычно не встречается);
- головокружение;
- значительное снижение работоспособности.
Возможные последствия и осложнения
Осложнения включают в себя неполное восстановление чувствительности и двигательной активности, потерю подвижности шеи, образование костных наростов – остеофитов.
При своевременном лечении обострения и вторичной профилактике заболевания тяжелых последствий ущемления нерва можно избежать. Консервативная терапия эффективна у 80 – 90% больных. При ее слабом влиянии необходимо вовремя сделать операцию.
Основные методы диагностики недуга
Для распознавания болезни необходим сбор анамнеза и жалоб, а также выполнение диагностических исследований:
- Рентгенография шейного отдела в прямой, боковой и косых проекциях; метод не всегда выявляет причину патологии.
- Компьютерная томография позволяет хорошо визуализировать костную ткань позвонков, обнаружить остеофиты и переломы. Она помогает в диагностике при недостаточной информативности рентгенограмм. Точность распознавания грыжи диска при КТ составляет до 90%. КТ-сканирование с одновременной миелографией повышает диагностическую эффективность до 96%, этот метод особенно полезен для оценки состояния спинного мозга.
- Мягкие ткани, окружающие позвоночник, лучше визуализируются с помощью магнитного резонанса. Этот способ томографии является самым точным методом диагностики. Однако следует учитывать, что магнитный резонанс выявляет бессимптомные изменения позвонков и корешков даже у лиц без жалоб.
Основные методы диагностики недуга
Для определения состояния нервов и мышц применяется поверхностная и игольчатая электромиография. Она назначается в случае, когда необходимо отличить радикулопатию от других заболеваний, например, от повреждения лучевого или локтевого нервов. Нормальные результаты ЭМГ-исследования не исключают шейную радикулопатию.
Один из методов, позволяющих определить, насколько опасно защемление корешка, — это селективная диагностическая блокада. Она проводится при разночтениях результата МРТ, расхождении данных исследований с клиническими проявлениями или при поражении сразу нескольких позвонков. Селективная блокада помогает уточнить, какой именно корешок поврежден.
Как лечить защемление нерва в шейном отделе?
В зависимости от фазы заболевания применяют разную терапию.
В стадии обострения необходим покой, местное охлаждение и прием нестероидных противовоспалительных средств. Дополнительно могут быть назначены трициклические антидепрессанты. Многим пациентам помогают воротник Шанца и ортопедические подушки, разгружающие шейные мышцы. Такое лечение длится около месяца. Более длительное использование поддерживающего воротника может вызвать атрофию шейных мышц.
При неэффективности терапии может осуществляться эпидуральное введение глюкокортикоидов, эффективно снимающих отек и воспаление нерва. Этот способ чреват осложнениями, поэтому используется редко. Вместо шейных эпидуральных инъекций предлагается иглоукалывание и импульсная радиочастотная терапия.

Как лечить защемление нерва в шейном отделе?
После стихания боли назначаются упражнения, направленные на растяжение мышц. Постепенно переходят к процедурам, укрепляющим мышцы и позвоночник. Лечебную гимнастику рекомендуется делать постоянно, даже в стадии ремиссии заболевания. Мануальная терапия не рекомендуется из-за высокого риска повреждения спинного мозга.
Если через 2 месяца консервативное лечение неэффективно, рассматривают вопрос об операции. Она может проводиться ранее при прогрессирующей симптоматике болезни. Хирургическое вмешательство чаще всего осуществляется при грыже диска. Оно приводит к хорошим результатам у большинства пациентов.
Лечение в домашних условиях
Кроме выполнения врачебных назначений облегчить состояние помогают следующие методы:
- применение аппликатора Кузнецова на область надплечий и шеи;
- холодные компрессы для снятия острой боли; после стихания симптомов можно применять сухое тепло, грелку, но только после консультации с врачом;
- компрессы на нижнюю часть шеи из тертой черной редьки или сырого картофеля;
- натирание спиртовой настойкой цветков сирени и другими разогревающими средствами.

Лечение в домашних условиях
В остром периоде домашнее лечение должно заключаться лишь в создании покоя и локальном охлаждении воспаленных тканей.
Меры профилактики болезни
Прежде всего рекомендуется овладеть правильной техникой при занятиях спортом, например, при плавании. Людям со склонностью к боли в руках и шее лучше отказаться от резких движений, а также избегать длительной неподвижности.
Полезна лечебная гимнастика и массаж.
Упражнения и массаж при защемлении шейного нерва
При острой боли гимнастику и массаж делать не рекомендуется. Движения могут вызвать усиление защемления нерва.
В период ремиссии рекомендуется следить за осанкой, регулярно делать перерывы в работе, во время которых выполнять несложные упражнения:
- поднять плечи как можно выше, зафиксировав их в таком положении на 5 секунд, затем максимально расслабиться;
- положить ладони на лоб и стараться наклонить голову вперед, преодолевая сопротивление; сделать такое же упражнение, прикладывая ладони к вискам и наклоняя голову в стороны;
- пальцами растереть заднюю поверхность шеи, затем область над лопатками.
Для профилактики обострений полезно 2 – 3 раза в год получать по 10 сеансов лечебного массажа шейно-воротниковой зоны. Лучше доверить такие процедуры специалисту, предварительно посоветовавшись с неврологом или вертебрологом.